Qué es la Esclerodermia
En esta página abordamos diferentes aspectos de la enfermedad como
su sintomatología, diagnóstico, clasificación y tratamientos para un mayor conocimiento de la misma.

La Dra. Begoña García Serna nos explica en detalle aspectos fundamentales sobre la esclerodermia.
Si lo prefieres puedes descargar el documento en formato PDF.
Índice
• Definición
• Causa
Su causa se desconoce, pero los estudios actuales apuntan a un origen multifactorial en el que se ven implicados tanto factores genéticos como ambientales.
En su desarrollo hay alteración a tres niveles:
- Afectación vascular.
- Cambios inflamatorios (fibrosis – aumento en la producción de colágeno – Conectivopatía)
- Alteración autoinmune, presencia en suero de autoanticuerpos (sustancias que reaccionan contra las células o proteínas del propio cuerpo).
La alteración en estos tres niveles es lo que determina el desarrollo de los diferentes síntomas que pueden aparecer.
• Diagnóstico
Se distinguen una Fase Inicial o Preesclerodermia en la que hay pocos síntomas y una Fase Establecida en la que hay más síntomas por la afectación de órganos internos. Es muy importante hacer un diagnóstico precoz de la enfermedad, donde juega un papel fundamental el médico de familia.
El médico de familia debe estar alerta ante la aparición de tres signos de alarma para que la enfermedad se diagnostique de forma muy precoz (fenómeno Raynaud), edemas en dedos de manos y ANAS positivos.
Ante la aparición de uno o varios de estos signos se debe derivar a un especialista reumatólogo que llevará a cabo una serie de pruebas diagnósticas.
Entre ellas una de las iniciales va a ser una Capilaroscopia y una analítica completa incluyedo la petición de AK específicos que le van a ayudar a tipificar la enfermedad.
En la capilaroscopia las alteraciones características de la ESC son:
- Megacapilares.
- Áreas de ausencia capilar.
- Hemorragias capilares.
- Capilares ramificados.
La batería de pruebas que se solicitan por parte del especialista van encaminadas a estudiar si hay o no afectación de órganos internos y en qué grado.
Para el estudio de afectación pulmonar intersticial las pruebas a realizar son:
- Radiografía simple de tórax.
- TAC torácico de alta resolución.
- Pruebas de función respiratoria con difusión de CO.
Para el estudio de afectación cardiaca las pruebas a realizar son:
- ECG, con tira de ritmo.
- Holter en pacientes con alteración del ritmo.
- Ecocardiograma.
Para el estudio de hipertensión pulmonar:
- Ecocardiograma con Doppler.
- Pruebas de función respiratoria con difusión de CO.
Para el estudio de afectación renal:
- Toma periódica de la presión arterial.
- Análisis de sangre y orina, para detectar elevación de creatinina, presencia de proteinuria, trombopenia o datos de hemólisis.
Para el estudio de afectación gastrointestinal:
- Estudio esofágico con Bario.
- Manometría esofágica.
• Síntomas y sígnos clínicos
Afecta comúnmente a la piel en forma de endurecimiento de la misma, de ahí el nombre de la enfermedad, pero también se ven afectados los órganos internos. Por lo que se trata de una enfermedad que puede ser grave.
Los síntomas son muy variables de unos pacientes a otros desde su inicio y según que órganos estén afectados a lo largo de su evolución. Es por tanto una enfermedad muy heterogénea.
Por un lado, hay manifestaciones generales, comunes a la mayoría de los pacientes como son: el cansancio o falta de energía, artralgias con o sin inflamación, mialgias con o sin pérdida de fuerza, hinchazón de manos, pérdida de peso.
Estas manifestaciones ya son por sí solas causas importantes de la disminución de la calidad de vida de los afectados.
Otros síntomas son:
-
Manifestaciones cutáneas: endurecimiento de la piel, cambios en la pigmentación, depósitos de calcio, arañas vasculares, …
Los cambios en la piel con el engrosamiento y endurecimiento de la misma hacen que cambie el aspecto físico de manos y rostro (se produce una disminución de la apertura de la boca, lo que dificulta la alimentación y la higiene bucal). Esto tiene gran repercusión a nivel psicológico al cambiar el aspecto facial.
-
Fenómeno Raynaud: tiene una frecuencia muy alta del 90% de los casos. Consiste en el cambio de coloración de los dedos de las manos y pies por factores como el frío o el stress. Este síntoma de los dedos puede dar lugar a hinchazón de dedos, dolor, úlceras cutáneas de difícil cicatrización e incluso gangrena.
Síntomas según la afectación de órganos internos:
-
La afectación pulmonar es muy frecuente, en forma de fibrosis pulmonar e hipertensión pulmonar. Se empieza a desarrollar antes de que los síntomas aparezcan. De ahí la importancia de descartar la afectación visceral de una forma precoz con pruebas como Rx de tórax, pruebas de función respiratoria y TAC torácico. Los síntomas son fundamentalmente dificultad para respirar al realizar algún esfuerzo y tos. El paciente puede tener que requerir bombona de oxígeno e incluso trasplante pulmonar.
-
La afectación del aparato digestivo es también frecuente, pudiendo verse afectado cualquier tramo del aparato digestivo, pero sobretodo esófago, dando lugar a problemas para la deglución por endurecimiento del mismo, reflujo, ardor … otros síntomas por la afectación del intestino son estreñimiento o al contrario diarrea, incontinencia. Algunos pacientes desarrollan malabsorción (disminución de absorción de nutrientes) que conlleva la pérdida de peso y episodios repetidos de infecciones bacterianas intestinales.
-
La afectación cardiaca puede dar lugar a alteraciones del ritmo cardiaco como: taquicardias, arritmias y bloqueos de rama. Derrames pericárdicos y fibrosis miocárdica. Esta afectación condiciona también en gran medida la calidad de vida del paciente y su pronóstico.
-
La afectación renal puede ser causa de HTA (hipertensión arterial) y fracaso renal. Se trata de una complicación muy grave.
Infecciones de repetición: al tratarse de una enfermedad en la que hay una alteración de la inmunidad son frecuentes las infecciones en diferentes sistemas: neumonías, gastroenteritis, cistitis … que al estar las defensas bajas en esta enfermedad tienen peor pronóstico e incluso pueden llegar a comprometer la vida de los pacientes.
Síntomas psiquiátricos: como enfermedad crónica degenerativa e incapacitante en la que la vida laboral y social del afectado se ve comprometida son frecuentes los cuadros depresivos y de ansiedad reactivos, así como dificultad para conciliar el sueño.
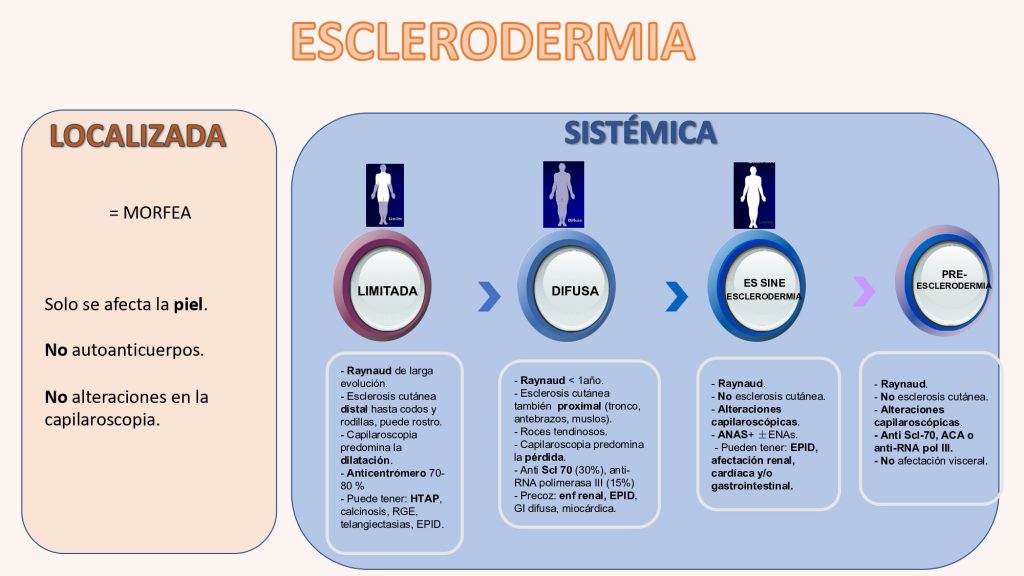
• Clasificación
La gran variedad de tipos hace que cada paciente sea único. Los síntomas y signos de la enfermedad son muy variables como ya hemos visto anteriormente y también la evolución y progresión de la misma.
A pesar de la variabilidad existente, a grandes rasgos se diferencian dos tipos:
- Esclerodermia localizada (afecta solamente a piel)
- Esclerodermia sistémica (afecta a órganos internos)
Dentro de ésta a su vez hay dos grandes tipos según sea menor o mayor la extensión cutánea:
- Esclerodermia sistémica limitada.
- Esclerodermia sistémica difusa.
Existe la posibilidad de que no haya afectación cutánea (llamada esclerodermia sin esclerodermia).
Además como en otras enfermedades autoinmunes se pueden juntar más de una, por ejemplo, el síndrome de Sjogren se da en un 20% de los casos de ESC.
Tipos de esclerodermia localizada y características
Afecta solamente a piel, aunque se puede extender a músculos, articulaciones y huesos. Hay varios tipos según la forma de afectación cutánea:
- Morfea: es la forma más común y se presenta como parches de piel abultada con aumento o disminución de la pigmentación. Afecta sólo capas superficiales de la piel.
- Morfea generalizada: presenta manchas más extensas que la morfea afectando a una superficie corporal mayor. Aunque raramente se asocia a complicaciones de órganos internos, se recomiendan revisiones periódicas.
- Esclerodermia lineal: es una banda o línea de piel abultada. Puede afectar al tejido subcutáneo y al músculo que se encuentra debajo. Aparecen en piernas y brazos. Es más frecuente en niños y adolescentes.
- Coup de Sabre (Golpe de Sable) es la esclerodermia lineal de la cara o cuero cabelludo. Se puede asociar con anormalidades en el crecimiento de los huesos faciales.
Tipos de esclerodermia sistémica y características
Esclerosis sistémica cutánea limitada:
- Fenómeno de Raynaud de varios años de evolución.
- Afectación cutánea limitada a la cara, las manos, los pies, los antebrazos (distribución acral).
- Capilares periungueales dilatados.
- Incidencia de hipertensión arterial pulmonar tardía (10-15%), con/sin calcificación cutánea, enfermedad gastrointestinal, telangiectasias (síndrome de CREST) o enfermedad intersticial pulmonar.
- Rara afectación renal.
- Anticuerpos anticentrómero.
Esclerosis sistémica cutánea difusa:
- Fenómeno de Raynaud seguido de cambios cutáneos edematosos de menos de un año de evolución.
- Afectación cutánea troncal y acral.
- Dilatación capilar periungueal, pérdida de capilares.
- Aparición temprana y significativa de afectación renal, fibrosis pulmonar, afectación gastrointestinal difusa y miocárdica.
- Anticuerpos anti-Scl-70 y anti-ARN-polimerasa-I, II o III.
• Tratamiento
Aunque no existe un tratamiento curativo para la esclerosis sistémica, durante los últimos años, numerosas terapias han demostrado su eficacia en algunas manifestaciones de la enfermedad. Cada manifestación requiere un seguimiento y tratamiento específico, que en muchos casos debe instaurarse rápidamente para evitar complicaciones.
Dado que hay tanta variación en el tipo y gravedad de los síntomas, es importante que cada afectado reciba cuidado individualizado por parte de un profesional experto en la enfermedad.
Tratamiento farmacológico en esclerodermia: Se están utilizando tres grandes grupos de fármacos para abordar las tres alteraciones fundamentales que hay en la enfermedad. Estos son: vasodilatadores, anti-fibróticos e inmunosupresores.
Otros tratamientos:
- TENS: puede mejorar los síntomas gastrointestinales. Estimulación neurosacral del plexo sacro para el tratamiento de la incontinencia fecal.
- Terapia con células madre adultas.
Tratamientos que forman parte del día a día de los afectados con esta enfermedad son:
Medidas higiénico-dietéticas:
- Cuidado de la piel: hidratación diaria, vigilar y cuidar las heridas, aunque sean muy pequeñas. Uso de cremas con protección solar para evitar la hiperpigmentación de las zonas afectadas.
- Evitar el frío, mantener la casa a una temperatura constante. Uso de guantes.
- Evitar el stress. Recomendable el aprendizaje de técnicas de relajación.
- Eliminar el tabaco.
- Higiene de la boca: son importantes las revisiones periódicas con el dentista, así como la extrema higiene bucal con cremas dentales especiales para la boca seca o alteraciones de la saliva.
- Estiramientos musculares, ejercicios suaves, masajes, fisioterapia y rehabilitación. Evitar la inmovilización de las articulaciones.
Medidas antirreflujo:
- Evitar las comidas abundantes, son preferibles comidas de menor cuantía y más frecuentes, evitar determinados alimentos que puedan favorecer la pirosis como las grasas, las comidas muy condimentadas, el chocolate, las bebidas gaseosas, el café, el té, etc.
- Masticar la comida detenida y adecuadamente.
- Evitar acostarse hasta 2-3 horas después de las comidas.
- Elevar la cabecera de la cama 15 cm.
• Vivir con Esclerodermia (Aspectos Emocionales y sociales)
Aspecto emocional
- La reacción más común ante el diagnóstico de esta enfermedad es preguntarse ¿Por qué yo?, y ¿ahora qué? …
- No hay que sentirse culpable o responsable por ello.
- Te encuentras desconcertado sin saber a quién o dónde acudir.
- Sentimientos: shock inicial, temor, ira, angustia, culpabilidad, tristeza, o depresión.
- Estos sentimientos no son buenos ni malos …, simplemente se tienen.
- Compartirlos con la familia, amigos, o con otros que hayan pasado por la misma experiencia puede ser de gran ayuda.
- Unirse a un grupo de apoyo, como miembro de la Asociación de Esclerodermia, da la posibilidad de encontrar e intercambiar información con otros que tienen problemas similares, así como aprender algo más sobre la enfermedad.
Aspecto social
El diagnóstico de la esclerodermia (enfermedad crónica), produce una distorsión en la vida de una persona que repercute a nivel personal, familiar y social.
A nivel social los problemas que surgen son entre otros:
- Incomprensión social: “cómo explicar que a veces puedo y otras no, cómo explicar que se necesitan unas horas por la mañana para ponerse en marcha, que cumplir una jornada laboral completa es casi imposible. Cómo hacer entender que cualquier actividad extra supone un desgaste mucho mayor que para cualquier otro y que el tiempo de recuperación también se multiplicará …”.
- Cambio o pérdida del estatus social por la pérdida o cambio de trabajo.
- Dificultad para conseguir en el ámbito laboral adaptación del puesto laboral a la discapacidad que se padece.
- Se pasa a la situación de pensionista por incapacidad total y en muchas ocasiones es muy difícil obtener una incapacidad absoluta por la falta de información sobre el alcance de la enfermedad.
- Cambio en la utilización del tiempo libre.
- Incremento del gasto por las necesidades propias de la enfermedad.
Diccionario Esclerodermia
Las doctoras Begoña García Serna y Mayka Freire Dapena han preparado este diccionario de términos médicos relacionados con la esclerodermia.
A
AINEs: Antiinflamatorios no esteroideos. Medicamentos que alivian la inflamación. Pueden dañar la mucosa del estómago por lo que muchas veces se dan junto con protectores.
Aforesis: Proceso de extracción de sangre o de otros componentes del organismo.
Agudo: De corta duración, que aparece de repente.
Analgésico: Medicamento para aliviar el dolor.
ANAs: Anticuerpos de la sangre que se dirigen de forma general contra antígenos del núcleo de las células. Son positivos en el 98% de los pacientes con Esclerodermia y en el 5 % de la gente sana. Muy característico de los procesos autoinmunes.
Anemia: Condición en la cual hay un bajo recuento de glóbulos rojos.
Ansiedad: Estado de intranquilidad y desasosiego.
Anticardiolipina: Es un anticuerpo que va dirigido contra la cardiolipina, un fosfolipido. Relacionado con el diagnóstico del síndrome antifosfolipido.
Anti-centrómero: Es un ENA. Es muy característico de la Esclerodermia Limitada. Confiere mayor riesgo de hipertensión pulmonar.
Anticuerpo: Proteína especial de la sangre generada por los glóbulos blancos para defenderse de las bacterias y otras sustancias extrañas.
Anti-ENA: Son los subtipos de ANAs, es decir, anticuerpos dirigidos contra los distintos antígenos nucleares extraíbles (como Ro, La, Sm, RNP…).
Antígeno: Sustancia que estimula la formación de anticuerpos.
Anti-La: Es un ENA. Es sinónimo de Anti SSB y está casi siempre asociado al anti SSA.
Anti-Ro: Es un ENA. Es sinónimo de Anti SSA. Está asociado al síndrome seco, a la sensibilidad solar y al bloqueo cardíaco congénito en un 2% de los hijos de mujeres que lo presentan.
Anti-RNA polimerasa III: Es un ENA. Es muy característico de la Esclerodermia Difusa con importante afectación cutánea.
Anti-Topoisomerasa 1 (también llamado anti-Scl-70): Es un ENA. Es muy característico de la Esclerodermia Difusa. Confiere mayor riesgo de fibrosis pulmonar y crisis renal.
Aparato Digestivo: Conjunto de órganos (boca, faringe, esófago, estómago, intestino delgado e intestino grueso) encargados del proceso de la digestión.
Aparato Respiratorio: Conjunto de los órganos y músculos (vías nasales, faringe, laringe, tráquea, bronquios, bronquiolos, alvéolos, pulmones, diafragma) que se encargan de captar el oxígeno a través de la inspiración y de eliminar el dióxido de carbono mediante la exhalación tras el proceso de metabolismo celular.
Artralgia: Dolor en una articulación.
Artritis: Inflamación en una articulación que se manifiesta externamente por hinchazón, calor y rubor.
Astenia: Cansancio. Síntoma característico de la Esclerodermia que muchas veces no se tiene en cuenta por no poderse objetivar.
Autoanticuerpo: Proteína generada contra un tejido o célula propia.
Autoimmunidad: Cuando el sistema inmune se confunde y en vez de producir anticuerpos contra substancias extrañas lo hace frente al mismo organismo (autoanticuerpos).
Azatriopina: Agente inmunosupresor empleado en la Esclerodermia. Nombre comercial: Inmurel®.
B
Biopsia: Proceso de extracción de parte de un tejido con el propósito de estudiarlo microscópicamente.
Bolos/bolus: Es una forma de administrar la medicación con una dosis de choque intravenosa.
Brote: Reaparición de síntomas o exacerbación de los existentes.
C
Calcinosis: Acumulación de sales de calcio en los tejidos en forma de nódulos. Es muy característico a nivel subcutáneo en la Esclerodermia.
Capilaroscopia: Prueba diagnostica que permite estudiar el estado de los capilares (vasos sanguíneos pequeños). Se realiza en la zona de las uñas porque aquí van muy superficiales. Se puede usar un microscopio esteroscopio o un un videocapilaroscopio.
No molesta nada ni tiene contraindicaciones. Sirve para diferenciar el fenómeno de Raynaud primario (benigno) del secundario (asociado sobre todo a Esclerodermia).
Células Madre: Célula del embrión o de ciertos tejidos del adulto que es capaz de dividirse indefinidamente y que puede convertirse en cualquier tipo de célula del organismo.
Ciclofosfamida: Agente inmunosupresor empleado en Esclerodermia. Nombre comercial: Genoxal®
Ciclosporina: Agente inmunosupresor empleado en Esclerodermia. Nombre comercial: Sandimmun®.
Citopenia: Disminución del número de células en la sangre.
Colágeno: Componente proteico del tejido conectivo, que forma fibras flexibles que ofrecen gran resistencia a la tracción. Lo producen varios tipos celulares, sobre todo los fibroblastos.
Colangitis bilIar primaria: Enfermedad autoinmune del hígado que puede aparecer sola o asociada a otras enfermedades autoinmunes. Antiguamente se llamaba Cirrosis Biliar Primaria, pero se le cambió el nombre ya que con el tratamiento adecuado no progresa hacia la cirrosis. Es relativamente frecuente que se asocie a Esclerodermia.
Conectivopatía: Enfermedad del Tejido conectivo.
Corticoide: Hormona perteneciente al grupo de los esteroides, necesarias para el buen funcionamiento de nuestro organismo. Se producen en las glándulas suprarrenales. También se pueden fabricar de forma sintética y usar como medicamentos por vía sistémica (pastillas o inyecciones) o por vía tópica (cremas). Reducen la inflamación y frenan al sistema inmunitario.
Cortisona: Corticoide sintético.
Creatinina: Producto de desecho del metabolismo normal de los músculos que se excreta por orina y que aumenta sus niveles en sangre cuando los riñones no funcionan correctamente.
CREST: Acrónimo que define las alteraciones llamadas Calcinosis, Raynaud, Esclerodactilia, Esofagitis y Telangiectasias, presentes en algunos pacientes con Esclerodermia Limitada. La tendencia actual es a no utilizar este término.
Crisis Renal Esclerodérmica: Es una insuficiencia o fallo renal rápidamente progresivo asociado a hipertensión arterial maligna.
Crónico: Que persiste a lo largo del tiempo.
Cushing (síndrome de…): En la Esclerodermia es exógeno, debido a la ingesta de corticoides. Los síntomas más comunes son la euforia, la cara de luna llena, el acné, el aumento de peso, la aparición de estrías y hematomas, la hipertensión y la elevación del azúcar en la sangre.
Cutánea: Referente a la piel.
D
Debilidad: Falta de fuerza o energía. Síntoma frecuente en la Esclerodermia en la que hay algún tipo de daño muscular.
Deformidad: Diferencia notable en la forma del cuerpo o parte del cuerpo comparada con la forma promedio de la parte en cuestión.
Depresión: Trastorno del estado anímico, transitorio o permanente, caracterizado por sentimientos de abatimiento, infelicidad y culpabilidad, que produce una incapacidad parcial o total de disfrutar de las cosas y de los acontecimientos de la vida cotidiana.
Dermia: Referente a la piel.
Derrame pericárdico: Líquido acumulado en la membrana que envuelve el corazón.
Derrame pleural: Líquido acumulado en la membrana que envuelve el pulmón.
Disnea: Dificultad para respirar.
E
ECG: Electrocardiograma. Prueba diagnóstica que evalúa el ritmo y la función cardiaca a través de un registro de la actividad eléctrica del corazón.
Ecocardiograma: Es un examen que emplea ondas sónicas para crear una imagen del corazón. No supone radiación para el paciente.
EMG: Electromiografía. Prueba diagnóstica que sirve para evaluar el estado de la musculatura y de los nervios que la controlan.
Enfermedad Autoinmune: Es aquella en la que nuestro sistema immunitario, cuya función es la de defendernos, en vez de ello ataca al propio organismo, por motivos que suelen ser desconocidos. Puede atacar sólo a un órgano (Enfermedad Autoinmune Organoespecífica) o a varios órganos diferentes a la vez (Enfermedad Autoinmune Sistémica). Ejemplos de Enfermedad Autoinmune Organoespecífica son la tiroiditis de Hashimoto o el Vitíligo y de Enfermedad Autoinmune Sistémica la Esclerodermia o el Lupus Eritematoso Sistémico.
Esclero: Prefijo que significa duro.
Esclerodactilia: Deformidad de los dedos de las manos y pies característica de la Esclerodermia. En una primera fase se hinchan los dedos. Posteriormente, a medida que el tejido conectivo se vuelve fibrótico, se endurece la piel y toma un aspecto tirante y brillante. Los dedos afectados pueden quedar flexionados (mano en garra).
Esclerodermia: Enfermedad autoinmune crónica en la que característicamente se afecta la piel en forma de fibrosis. Puede ser una enfermedad solo de la piel (Esclerodermia Localizada o Morfea) o puede ser una enfermedad más grave, con presencia de autoanticuerpos, daño de los vasos sanguíneos y afectación tanto de la piel como de los órganos internos (Esclerodermia Sistémica o Esclerosis sistémica).
Esclerodermia difusa: Subtipo de Esclerodermia Sistémica en el que se afecta la piel del tronco y/o las regiones proximales de los miembros. Tienen mayor riesgo de que aparezca enfermedad fibrosante pulmonar y renal.
Esclerodermia limitada: Subtipo de Esclerodermia Sistémica en el que se afecta la piel de la cara y de las zonas más distales de los miembros (manos y pies). Tienen mayor riesgo de que aparezca hipertensión pulmonar y afectación hepática.
Esclerodermia localizada: Se afecta sólo la piel. Sinónimo de morfea.
Esclerodermia sin esclerodermia: Subtipo de la Esclerosis Sistémica en la que, sorprendentemente, no hay afectación cutánea. Es más difícil de diagnosticar, siendo muy importante para ello un buen estudio del Fenómeno de Raynaud que la suele acompañar con capilaroscopia y determinación de autoanticuerpos.
Esclerodermia Sistémica o Esclerosis Sistémica (ES): Se afecta tanto la piel como los órganos internos. Presenta gran complejidad en la forma de presentación, el curso clínico es muy variable de unos pacientes a otros. Se diferencian dos tipos fundamentales: La ES cutánea Difusa, en la que se afecta el tronco y/o las regiones proximales de los miembros y la ES cutánea Limitada, cuando la afectación se da en las regiones dístales de las extremidades (hasta los codos y rodillas) y por encima de las clavículas (cabeza y cuello).
Esclerosis cutánea: Aspecto que presenta la piel en la Esclerodermia, en la que aumenta su consistencia, haciéndose más resistente a la presión y menos flexible.
F
Fascias: Estructuras del tejido conectivo de gran resistencia y localizadas por todo el cuerpo. Son de aspecto membranoso y conectan y envuelven las estructuras corporales. Se caracterizan por una gran capacidad de deslizamiento y desplazamiento, permitiendo los movimientos fisiológicos. Bajo el tejido subcutáneo se encuentra la fascia profunda, que es una capa de tejido conectivo desprovisto de grasa, que cubre el cuerpo paralelamente a la piel y al tejido subcutáneo. Las extensiones de esta fascia revisten a estructuras más profundas, como los músculos. La fascia también se une a los huesos.
Fatiga: En ocasiones se refiere el paciente a este síntoma como cansancio y otras como dificultad para respirar e incluso náuseas.
Fenómeno de Raynaud: Se produce por una vasoconstricción de las arterias digitales y arteriolas cutáneas ante el frío y el estrés. Se manifiesta por el cambio de coloración de los dedos de manos y pies. Este síntoma de los dedos puede dar lugar a hinchazón de dedos, aparición de úlceras digitales cutáneas e isquemia digital (gangrena). El 80% de las personas que lo padecen no tienen ninguna enfermedad y es un proceso benigno, pero en el otro 20% sí, sobre todo una Enfermedad Autoinmune Sistémica. Es muy frecuente en la Esclerodermia (90% de los casos).
Fibrinógeno: Glucoproteína presente en el plasma y esencial para la coagulación sanguínea. Se convierte por la acción de la trombina en fibrina, en presencia de iones de calcio. Es de síntesis predominantemente hepática.
Fibroblastos: Células productoras de colágeno.
Fibrosis: Es consecuencia del desarrollo excesivo de tejido conectivo en un órgano. Conlleva al endurecimiento de la zona, lo cual afecta a su función.
G
Glóbulo blanco: También llamado leucocito. Su función es combatir las infecciones o cuerpos extraños, pero en ocasiones pueden atacar los tejidos normales del propio cuerpo.
Glóbulo rojo: También llamado eritrocito. Su función es transportar el oxigeno a los tejidos.
H
Hematocrito: Es una medida del nivel de glóbulos rojos. Disminuye en caso de anemia.
Hematuria: Presencia de sangre en la orina.
Hemoglobina: Proteína transportadora del oxigeno en los glóbulos rojos. Su disminución define la anemia.
Hemograma: Es la fórmula sanguínea en las que se expresan el número, proporción y variaciones de los elementos sanguíneos.
Hidroxicloroquina: Medicamento antimalárico que además funciona como inmunomodulador. Muy importante en el Lupus y en algunas circunstancias de otras enfermedades autoinmunes como la Esclerodermia. Aunque raramente afecta a la retina se deben hacer controles oftalmológicos anuales. Nombre comercial: Dolquine®.
Hipertensión Arterial: Se define por controles repetidos de aumento de la presión arterial en sangre.
Hipertensión Arterial Pulmonar: Está causada por la afectación de los vasos pulmonares medianos y pequeños, lo que conlleva a una elevada presión de la sangre en los pulmones. Es una de las formas en las que pueden afectarse los pulmones en la Esclerodermia.
I
IECA: Inhibidores de enzima conversora de la angiotensina. Medicamentos para disminuir la tensión arterial.
IgG: Inmunoglobulina G. Es el tipo de anticuerpo más frecuente en el plasma sanguíneo y la parte más importante de la respuesta inmune. La mayoría de las enfermedades autoinmunes se caracterizan por la producción de autoanticuerpos de esta clase.
IgM: Inmunoglobulina M. Se produce inicialmente para luchar contra los antígenos, pero rápidamente disminuye y deja actuar a la IgG.
Inflamación: Dolor, calor y eritema provocados por la vasodilatación que el organismo produce para llevar más glóbulos blancos a los tejidos dañados para defenderlos.
Inmunosupresor: Medicamento que se usa en las enfermedades autoinmunes para frenar la respuesta inmune.
Insomnio: Dificultad para conciliar el sueño o cuando este es prontamente interrumpido. Síntoma frecuente en la Esclerodermia.
Insuficiencia Renal: Daño renal que provoca la pérdida de la capacidad del riñón para filtrar la sangre.
Intravenoso: Proceso que requiere la introducción de algo en vena, normalmente una medicación.
J
K
L
Lesión: Cambio que se produce en un tejido debido a un daño o enfermedad.
Leucocito: Glóbulo blanco. Célula fundamental en la respuesta inmune.
Leucopenia: Recuento bajo de glóbulos blancos.
Linfocito: Tipo de glóbulo blanco que lucha contra algunas infecciones y media en las respuestas autoinmunes.
Linfopenia: Recuento bajo de linfocitos.
M
Macrófagos: Células del sistema inmunitario que fagocitan (se comen) a antígenos, inmunocomplejos, bacterias y virus.
Manometria esofagica: Se pasa una sonda delgada y sensible a la presión a través de la nariz, a través del esófago, y hasta el estómago. Es una prueba muy importante para diagnosticar fases precoces de afectación gastroesofágica por la Esclerodermia.
Meninges: Membranas que recubren el sistema nervioso central.
Meningitis: Inflamación en las meninges.
Metotrexato: Agente inmunosupresor empleado en la Esclerodermia. Es muy importante saber que solo se toma una vez a la semana. Nombres comerciales frecuentemente utilizados: Bertanel®, Metoject®, Glofer®, Methofill®
Micofenolato Mofetilo: Agente inmunosupresor empleado en Esclerodermia. Nombres comerciales: Cellcept®, Myfortic®, Mofilet®.
Monocitos: Glóbulos blancos que representan el 5% de las células de la sangre circulante. Son los responsables de la destrucción del material ajeno y de los tejidos y materiales de desecho provocados por la inflamación de éstos.
Morfea: Sinónimo de Esclerodermia Localizada. Tipo de Esclerodermia en la que generalmente sólo está afectada la piel.
N
Neuropatía: Enfermedad referente a los nervios.
Neutrófilo: Tipo de glóbulo blanco. Se crea en la médula ósea y representa el 50-70% de los glóbulos blancos. Muy importante en la defensa de las infecciones.
Neutropenia: Disminución del número de neutrófilos.
Nicturia: Necesidad que una persona tiene de despertarse de noche para ir a orinar en repetidas ocasiones.
Ñ
O
Osteopenia: Disminución de la densidad ósea de calcio.
Osteoporosis: Disminución de la masa ósea, lo que favorece las fracturas óseas.
P
Pancitopenia: Disminución del número de los tres tipos de células sanguíneas: glóbulos rojos, glóbulos blancos y plaquetas.
PCR: Proteína C reactiva. Proteína de la sangre que aparece elevada cuando hay inflamación o infección.
Pericardio: Membrana que envuelve el corazón.
Pericarditis: Inflamación del pericardio.
Peritoneo: Membrana que envuelve los intestinos.
Peritonitis: Inflamación del peritoneo.
Petequias: Hemorragias de forma puntiforme en la piel.
Ph metría esofágica de 24 horas: Registro de los niveles de acidez del esófago mediante el empleo de una sonda con receptores sensibles al ácido. Es una prueba muy importante para diagnosticar fases precoces de afectación gastroesofágica por la Esclerodermia.
Piel: Es el mayor órgano del cuerpo humano. Actúa como barrera protectora que aísla al organismo del medio que lo rodea, protegiéndole y contribuyendo a mantener íntegras sus estructuras, al tiempo que actúa como sistema de comunicación con el entorno.
Pre-Esclerodermia: Es una situación en la que existe fenómeno Raynaud, hallazgos en la capilaroscopia patológicos y anticuerpos antinucleares (ANA) positivos, pero sin afectación aún ni de la piel ni de los órganos internos. Es una fase precoz que aconseja realizar un seguimiento estrecho de aparición futura de daño visceral.
Prevalencia: Número que se emplea para estimar los casos de una determinada enfermedad en una población. La Esclerodermia tiene una prevalencia de 1/6.500 adultos y por lo tanto está considerada como una Enfermedad Rara (también llamada Enfermedad Minoritaria o Enfermedad Huérfana).
Q
R
Retracción: Deformidad de un tejido que puede ser debida al engrosamiento y dureza de la piel o de las fascias y dificulta el funcionamiento normal de ese tejido. El rango de movimiento se ve restringido.
S
T
Tejido conectivo: También llamado tejido conjuntivo. Es un tejido muy extendido por nuestro organismo cuya función es dar soporte y sostén a los órganos, servir de separación entre ellos y nutrir al tejido epitelial. Está compuesto de células (fibroblastos -las más abundantes-, adiposas, mastocitos, macrófagos, leucocitos y otras) y una matriz extracelular con colágeno, elastina y reticulina. Posee vasos sanguíneos y también terminaciones nerviosas.
Telangiectasia: Araña vascular.
U
Úlcera: Lesión similar a un cráter en la piel o membrana mucosa. Se forma cuando se han quitado las capas superiores de la piel o tejido. En la Esclerodermia es muy típico que aparezcan en las puntas de los dedos y cuando esto ocurre hay que ir al especialista enseguida para iniciar un tratamiento específico que evite que progrese el daño hacia la necrosis digital.
V
W
X
Y
Z
¿Quieres saber más?
Consulta lo que nos explican los especialistas que han participado en las últimas jornadas médicas que hemos organizado.
Licenciada en Medicina y Cirugía General en 1989. Médico especialista vía MIR en Medicina Familiar y Comunitaria en 1993. Diplomada en Sanidad en el año 1993. Experiencia profesional en Centros de Salud de la C.A. de Madrid desde 1994 hasta 2017. Incapacitada laboralmente en el año 2017.
Diagnosticada de Esclerodermia en el año 2004, soy socia de la AEE desde que se me diagnosticó la enfermedad. He realizado diferentes colaboraciones con ella, a la vez que me he ido formando en los diferentes aspectos de la enfermedad, tanto clínicos, como psicológicos y sociales.
Como afectada y médico a la vez, creo que tengo una vivencia “especial y complementaria” que me permite una visión más completa de los diferentes obstáculos por los que pasamos los afectados de esta enfermedad.